|
Menge
|
Preis
|
||
|
|
|||
Lagerung:
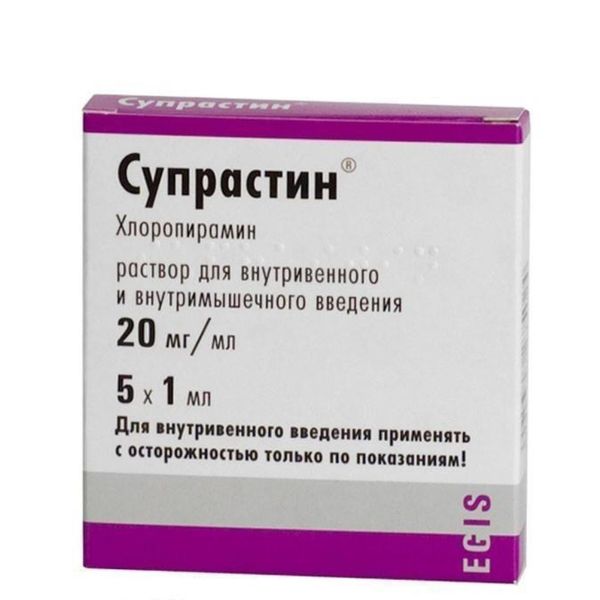
Wirkstoff: Chlorpyramin;
1 ml enthält 20 mg Chlorpyraminhydrochlorid;
Hilfsstoffe: Wasser für Injektionszwecke.
Medizinische Form. Injektionslösung.
Pharmakotherapeutische Gruppe.
Antihistaminika zur systemischen Anwendung.
PBX-Code R06A C03.
Klinische Merkmale.
Indikation.
Allergische Erkrankungen – saisonale allergische Rhinitis; Bindehautentzündung; Urtikaria; Kontaktdermatitis; Lebensmittelallergie; allergische Reaktionen durch Arzneimittel; Allergie durch Insektenstiche.
Als Zusatztherapie bei systemischen anaphylaktischen Reaktionen und Angioödemen.
Kontraindikation.
Überempfindlichkeit gegen einen der im Präparat enthaltenen Inhaltsstoffe; akute Asthmaanfälle; akuter Myokardinfarkt, Arrhythmien; gutartige Hyperplasie der Prostata; Engwinkelglaukom; Harnverhalt; gleichzeitige Einnahme von MAO-Hemmern.
Art der Anwendung und Dosierung.
Suprastin® Injektionslösung darf nur von einem Arzt oder einer Krankenschwester verabreicht werden. Injektionen werden intramuskulär verabreicht. Im Falle eines anaphylaktischen Schocks oder akuter schwerer allergischer Reaktionen wird empfohlen, die Behandlung mit der intravenösen Verabreichung von Suprastin® zu beginnen und dann auf intramuskuläre Injektionen oder orale Verabreichung von Tabletten umzusteigen. Die Dauer der Behandlung wird vom Arzt festgelegt.
Erwachsene
Die Tagesdosis für Erwachsene beträgt normalerweise 1-2 ml.
Kinder.
Empfohlene Anfangsdosis:
- Kinder im Alter von 1–12 Monaten: 1/4 Ampulle (0,25 ml);
- Kinder im Alter von 1–6 Jahren: 1/2 Ampulle (0,5 ml);
- Kinder im Alter von 6–14 Jahren: 1/2–1 Ampulle (0,5 ml – 1 ml).
In diesem Fall muss zur intramuskulären Verabreichung eine Insulinspritze mit Nadel verwendet werden.
Die Tagesdosis für ein Kind sollte 2 mg/kg Körpergewicht nicht überschreiten.
Verletzung der Leberfunktion.
Eine Dosisreduktion kann erforderlich sein, da bei Lebererkrankungen die Verstoffwechselung des Wirkstoffs abnimmt.
Beeinträchtigte Nierenfunktion.
Bei eingeschränkter Nierenfunktion ist eine Reduzierung der Medikamentendosis erforderlich, da der Wirkstoff hauptsächlich über die Nieren ausgeschieden wird.
Nebenwirkungen.
Von der Seite des Zentralnervensystems: beruhigende Wirkung, erhöhte Müdigkeit, Schwindel, Ataxie, Nervosität, Zittern, Krämpfe, Kopfschmerzen, Euphorie, Enzephalopathie, verschwommenes Sehen, Schläfrigkeit, Verschlechterung der psychomotorischen Funktionen.
Von der Seite des Herz-Kreislauf-Systems: arterielle Hypotonie, Tachykardie, Arrhythmie.
Von der Seite des Verdauungstrakts: Schmerzen und Beschwerden im Oberbauch des Magens, Mundtrockenheit, Übelkeit, Erbrechen, Durchfall, Verstopfung, Anorexie, gesteigerter und verminderter Appetit, Verschlechterung der Symptome des gastroösophagealen Refluxes.
Von der Seite des Blutsystems: Leukopenie, Agranulozytose, Thrombozytopenie, hämolytische Anämie, andere pathologische Veränderungen im Blut.
Seitens der Sehorgane: erhöhter Augeninnendruck, Glaukom.
Von den Nieren und dem Harnsystem: Dysurie, Harnverhalt.
Seitens der Haut und des Unterhautgewebes: Lichtempfindlichkeit, allergische Reaktionen.
Vom Bewegungsapparat und Bindegewebe: Myopathie.
Von der Seite des Immunsystems: allergische Reaktionen, einschließlich Hauthyperämie, Hautausschlag, Juckreiz, Urtikaria, Angioödem.
Andere: Veränderungen an der Injektionsstelle.
Überdosis.
Eine absichtliche oder versehentliche Überdosierung von Antihistaminika kann insbesondere bei Kindern tödlich sein. Bei einer Überdosierung von Suprastin® treten ähnliche Symptome wie bei einer Atropinvergiftung auf: Halluzinationen, Unruhe, Ataxie, gestörte Bewegungskoordination, Athetose, Krämpfe. Bei Kindern dominiert der Erregungszustand. Mundtrockenheit, erweiterte Pupillen, Hitzegefühl, Sinustachykardie, Harnverhalt und Atemnot können ebenfalls auftreten. Bei Erwachsenen werden Sodbrennen und Hitzewallungen nicht immer beobachtet; Die Erregungsphase wird von Krämpfen und postiktaler Depression begleitet. Darüber hinaus kann es zu Koma und Herz-Lungen-Kollaps kommen, die innerhalb von 2 – 18 Stunden zum Tod führen können.
Eine Überwachung der kardiopulmonalen Funktion wird empfohlen. Die Behandlung erfolgt symptomatisch. Das Gegenmittel ist unbekannt.
Anwendung während der Schwangerschaft oder Stillzeit.
Aufgrund des Mangels an Daten aus ausreichenden, gut kontrollierten Studien ist die Anwendung von SuprastinÒ während der Schwangerschaft oder Stillzeit kontraindiziert.
Kinder. SuprastinÒ kann bei Kindern über 1 Monat angewendet werden. Kontraindiziert für die Anwendung bei Neugeborenen und Frühgeborenen.
Merkmale der Anwendung.
Ältere Patienten, erschöpfte Patienten.
Bei diesen Patientengruppen ist SuprastinÒ mit besonderer Vorsicht zu verschreiben, da sie empfindlicher auf bestimmte Nebenwirkungen von Antihistaminika (Schwindel, Benommenheit, Blutdrucksenkung) reagieren.
Aufgrund der anticholinergen und sedierenden Wirkung des Arzneimittels ist bei der Anwendung des Arzneimittels bei älteren Patienten, Patienten mit eingeschränkter Leberfunktion oder mit Herz-Kreislauf-Erkrankungen besondere Vorsicht geboten.
Wenn das Medikament spät in der Nacht eingenommen wird, können die Symptome eines gastroösophagealen Refluxes zunehmen.
Bei der Anwendung von Suprastin® in Kombination mit ototoxischen Mitteln können Warnsymptome einer Ototoxizität verschleiert werden.
Alkohol kann die beruhigende Wirkung von Antihistaminika verstärken
das Zentralnervensystem.
Die Langzeitanwendung von Antihistaminika kann selten zu Störungen des hämatopoetischen Systems (Leukopenie, Agranulozytose, Thrombozytopenie, hämolytische Anämie) führen. Wenn bei längerer Einnahme des Arzneimittels unerwünschte Wirkungen auftreten (Halsschmerzen, Kehlkopfentzündung, Bildung von Geschwüren auf der Schleimhaut der Mundhöhle, Blässe, Gelbsucht, Hämatome, Blutungen), ist es notwendig, die Behandlung abzubrechen und die Blutparameter zu überwachen .
Die Fähigkeit, die Reaktionsgeschwindigkeit beim Führen eines Kraftfahrzeugs oder beim Arbeiten mit anderen Mechanismen zu beeinflussen.
Während der Einnahme des Arzneimittels, insbesondere in der ersten Behandlungsphase, kann das Arzneimittel Schläfrigkeit und eine Verschlechterung der psychomotorischen Funktionen verursachen (siehe Abschnitt „Besonderheiten der Anwendung“). Unter Berücksichtigung möglicher Nebenwirkungen des Nervensystems sollte daher das Führen eines Kraftfahrzeugs oder die Arbeit mit anderen Mechanismen zu Beginn der Therapie während des im Einzelfall festgelegten Zeitraums verboten werden. Der Grad der Einschränkung bzw. des Verbots muss später individuell festgelegt werden.
Wechselwirkungen mit anderen Arzneimitteln und andere Arten von Wechselwirkungen.
MAO-Hemmer verstärken und verlängern die anticholinerge Wirkung des Arzneimittels. Bei der gleichzeitigen Verschreibung des Arzneimittels mit Beruhigungsmitteln, Barbituraten, Hypnotika, Tranquilizern, Opioid-Analgetika, trizyklischen Antidepressiva, Atropin und muskarinischen Parasympatholytika ist besondere Vorsicht geboten, da die Wirkung gegenseitig verstärkt werden kann.
Alkohol verstärkt die dämpfende Wirkung von Suprastin® auf das Zentralnervensystem, daher sollte während der Behandlung mit dem Medikament auf den Konsum alkoholischer Getränke verzichtet werden.
In Kombination mit ototoxischen Arzneimitteln können Warnzeichen einer Ototoxizität maskiert werden.
Antihistaminika können eine Hautreaktion bei einem Allergietest verhindern, daher sollte die Einnahme solcher Medikamente einige Tage vor dem geplanten Allergie-Hauttest eingestellt werden.
Pharmakologische Eigenschaften.
Pharmakodynamik.
Chloropyramin, ein chloriertes Analogon von Tripellenamin (Pyribenzamin), ist ein Antihistaminikum der ersten Generation, das zur Gruppe der Ethylendiamine gehört.
Der Wirkungsmechanismus des Arzneimittels besteht in der Blockierung von Histamin-H1-Rezeptoren. Das Medikament beeinflusst auch die glatte Muskulatur, die Durchlässigkeit der Kapillaren und das Zentralnervensystem.
Das Medikament lindert die allgemeinen Symptome allergischer Erkrankungen und hat neben einer antiallergischen Wirkung auch eine beruhigende, einschläfernde und juckreizstillende Wirkung.
Pharmakokinetik.
Chloropyramin wird in der Leber metabolisiert. Es wird hauptsächlich mit dem Urin in Form von Metaboliten ausgeschieden. Bei Kindern kann das Medikament schneller ausgeschieden werden als bei erwachsenen Patienten. Bei eingeschränkter Nierenfunktion kann die Ausscheidung des Wirkstoffs vermindert sein.
Bei Leberversagen verlangsamt sich der Metabolismus von Chlorpyramin, was eine Korrektur der Arzneimitteldosis erfordert.
Pharmazeutische Eigenschaften.
Wichtigste physikalisch-chemische Eigenschaften: farblose, transparente wässrige Lösung mit schwachem, charakteristischem Geruch.
Verfallsdatum.
5 Jahre.
Lagerbedingungen.
Bei einer Temperatur von nicht mehr als 25 °C an einem für Kinder unzugänglichen Ort aufbewahren.